System Lumify firmy Philips: opis przypadku pacjenta z dusznością autorstwa dr Sary Nikravan
W tym opisie i podsumowaniu przypadku obejmującego użycie systemu Lumify dr Sara Nikravan omawia sposób użycia przenośnego systemu ultrasonograficznego Lumify firmy Philips w ramach diagnostyki i leczenia pacjenta z dusznością. Wyniki badań wskazujące na korzyści z ultrasonografii przyłóżkowej (POCUS) w ocenie pacjentów niestabilnych przeprowadzanej przez lekarzy specjalności innych niż kardiologia zostały opublikowane po raz pierwszy ponad dwadzieścia lat temu. Korzyści te obejmują łatwość i szybkość wykonania badania POCUS oraz jego dokładność diagnostyczną w porównaniu z bardziej inwazyjnymi metodami diagnostyki. Dalsze badania przeprowadzane na przestrzeni ostatnich dwudziestu lat potwierdziły skuteczność tej metody oraz zaowocowały zajęciem wspólnego stanowiska stowarzyszeń lekarzy American College of Chest Physicians (ACCP), American Society of Echocardiography (ASE) oraz American College of Emergency Physicians (ACEP)1.
Stowarzyszenia lekarzy ASE i ACEP definiują rolę ukierunkowanej, przyłóżkowej echokardiografii przezklatkowej (F-TTE) oraz ultrasonografii płuc jako narzędzie do szybkiej oceny objawowych pacjentów, pomocne w zawężeniu potencjalnych rozpoznań różnicowych dla określonych objawów, w tym duszności2,3. W opisywanym przypadku przyłóżkowe badanie ultrasonograficzne przeprowadzone za pomocą przenośnego urządzenia Lumify firmy Philips pomogło w zawężeniu potencjalnych rozpoznań różnicowych dla duszności i przyspieszyło wdrożenie odpowiedniego leczenia.
Przypadek kliniczny
69-letni mężczyzna ze stwierdzonym w wywiadzie nadciśnieniem tętniczym, przewlekłą chorobą nerek w postaci nieoligurycznej, cukrzycą insulinozależną oraz przewlekłą skurczową niewydolnością serca z frakcją wyrzutową na poziomie 25% w przebiegu kardiomiopatii niedokrwiennej przebywał na oddziale intensywnej opieki medycznej po zabiegu pomostowania aortalno-wieńcowego obejmującego cztery naczynia.
U pacjenta wystąpiły powikłania pozabiegowe w postaci ostrej niewydolności oddechowej, zaostrzenie przewlekłej niewydolności nerek w postaci nieoligurycznej, delirium oraz zapalenie płuc wywołane zakażeniem pałeczką ropy błękitnej. Natlenienie pacjenta uległo poprawie po zastosowaniu antybiotykoterapii wspomaganej wysokimi dawkami diuretyków oraz środków inotropowych, jednak stężenie BUN i kreatyniny pozostawało relatywnie wysokie. Rodzina nie wyraziła zgody na rozpoczęcie dializ ze względu na poprawę stanu pacjenta i jego samodzielne wydalanie moczu po wdrożeniu terapii diuretykami. Po pomyślnej próbie przejścia na oddychanie spontaniczne pacjenta ekstubowano i rozpoczęto podawanie tlenu przez kaniulę donosową o wysokim przepływie, jednak nastąpiło to dopiero tydzień po pierwszej nieudanej próbie ekstubacji w przebiegu ostrych duszności i niedotlenienia.
Dwa dni później u pacjenta rozwinęła się gorączka i nastąpiło zaostrzenie duszności, co skutkowało koniecznością zwiększenia podaży tlenu i niemożnością dalszego zmniejszania dawek środków inotropowych i wazopresyjnych. Ze względu na ryzyko wstrząsu septycznego pacjentowi podano łącznie 500 ml roztworu krystaloidów w godzinach nocnych. Poziom kwasu mlekowego w krwi pełnej wyniósł 1,6, a poziom kreatyniny w surowicy wzrósł z 5,8 do 6,11, czemu towarzyszyło pogłębienie gorączki i nasilenie duszności. Ponownie wykonano posiewy i rozszerzono zakres antybiotykoterapii, a jednocześnie wdrożono nieinwazyjną wentylację ciśnieniem dodatnim w postępowania w ostrej niewydolności oddechowej.
W oczekiwaniu na wyniki badań laboratoryjnych i badania RTG klatki piersiowej przeprowadzono trzypunktowe badanie POCUS (F-TTE, ocena zapadalności żyły głównej dolnej oraz ultrasonografia płuc) w celu dokonania przyłóżkowej oceny etiologii duszności u pacjenta. W połączeniu z dodatkowymi informacjami uzyskanymi na podstawie obrazów ultrasonograficznych serca, żyły głównej dolnej w projekcji podmostkowej oraz płuc w ciągu kilku minut rozpoznano u pacjenta zaostrzenie przewlekłej niewydolności zastoinowej serca oraz szybko rozwijający się obrzęk płuc jako przyczyny niewydolności oddechowej i niedotlenienia.

Opis przypadku, autor
Lek. med. Sara Nikravan
Stanford University Hospital, Clinics Department of Anesthesiology,
Peri-operative and Pain Medicine Division of Cardiothoracic Anesthesiology Division of Critical Care Medicine
U pacjenta stwierdzono upośledzenie czynności lewej komory bez nowych/poważnych nieprawidłowości w budowie zastawek, poszerzenie i brak zapadalności żyły głównej dolnej oraz rozlane linie B (większe po lewej stronie w porównaniu z prawą) w ultrasonografii płuc.
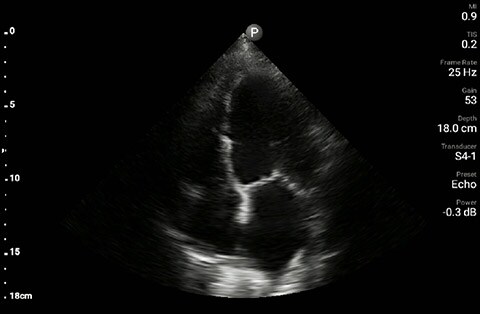
Projekcja koniuszkowa czterojamowa
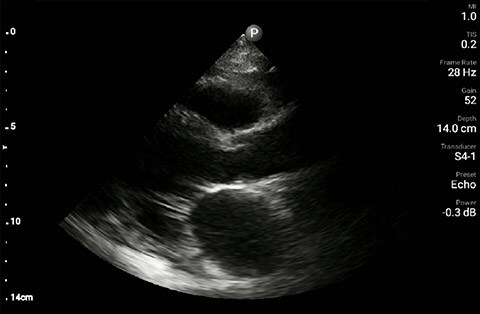
Projekcja przymostkowa w osi długiej
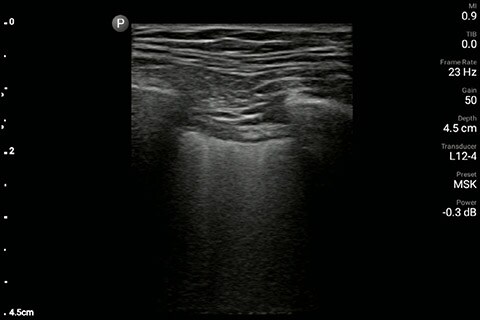
Obraz płuca pozyskany po lewej stronie klatki piersiowej
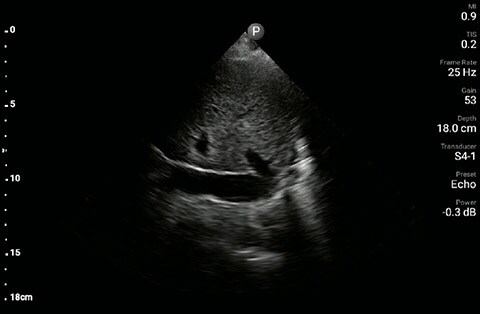
Żyła główna dolna
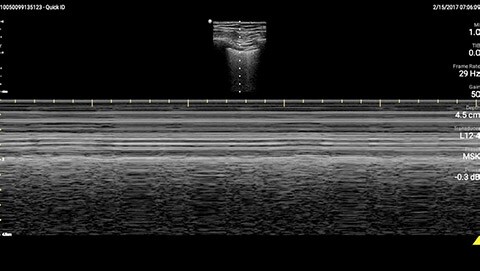
Objaw ślizgania uwidoczniony w M-mode
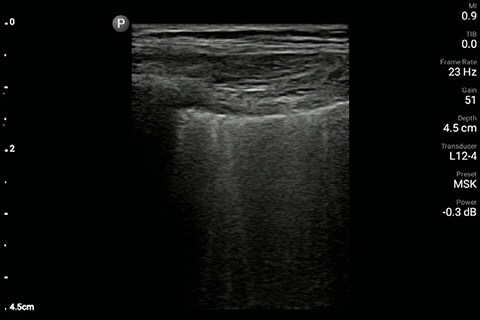
Obraz płuca pozyskany po prawej stronie klatki piersiowej
Kliknij tutaj, aby przejść do skróconej wersji opisu przypadku i nagrań wideo
Biorąc pod uwagę niewydolność nerek pacjenta i oczekiwane ograniczenia w możliwości prowadzenia agresywnej terapii diuretykami zadecydowano o zaintubowaniu pacjenta w trybie ze wskazań nagłych, zwiększeniu dawki środków inotropowych oraz pogłębieniu prób wywołania diurezy za pomocą diuretyków. Jednocześnie podjęto rozmowy z rodziną pacjenta dotyczące możliwych opcji leczenia, w tym prawdopodobnej konieczności wdrożenia dializ. W czasie przygotowywania pacjenta do intubacji wykonano badanie RTG, które potwierdziło rozpoznanie obrzęku płuc.
Do tego etapu jednak pacjent był już poddawany agresywnej terapii diuretykami, zwiększono u niego dawkę środków inotropowych, a ze względu na gorączkę po intubacji przeprowadzono u pacjenta przyłóżkową bronchoskopię w celu oceny wewnątrzoskrzelowej. Rodzinę powiadomiono o wyniku badania.
Znaczenie kliniczne
Badanie POCUS przeprowadzone przy użyciu poręcznego urządzenia przenośnego umożliwiło wygodną i szybką ocenę pacjenta, postawienie rozpoznania oraz podjęcie interwencji u pacjenta prezentującego złożone objawy. Powtórne badanie RTG wykonane zaledwie godzinę po intubacji wykazało znaczną poprawę stanu obrzęku płuc.
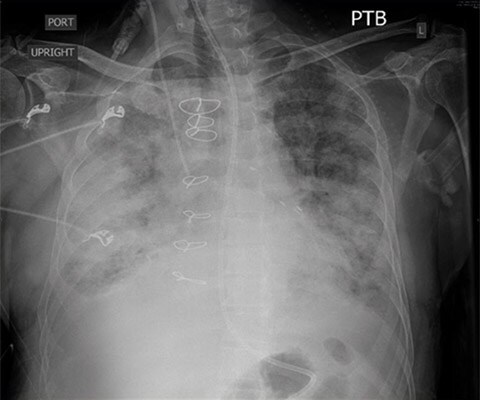
Obraz CXR pozyskany przed intubacją przedstawiający rozlany, obustronny śródpęcherzykowy i śródmiąższowy obrzęk płuc.
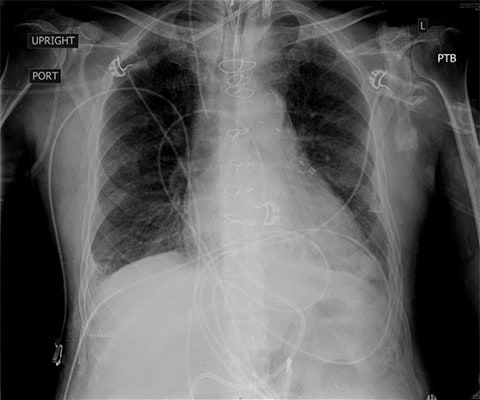
Obraz CXR pozyskany godzinę po intubacji i po wdrożeniu agresywnej terapii diuretykami, zwiększeniu dawki środków inotropowych oraz wentylacji ciśnieniem dodatnim.
Omówienie podstawowych zagadnień
Określenie przyczyny niewydolności oddechowej u ciężko chorych może być trudne. Opisane powyżej trzypunktowe badanie POCUS (F-TTE, ocena zapadalności żyły głównej dolnej oraz ultrasonografia płuc) ma sprawdzoną skuteczność w tej populacji pacjentów ze względu szybkość wykonania oraz potencjalnie wyższą dokładność diagnostyczną, w szczególności w zakresie rozpoznawania ostrej zdekompensowanej niewydolności serca4.
Co więcej, wykorzystanie małego urządzenia przenośnego umożliwia szybkie przygotowanie i wygodne użytkowanie aparatu, a jednocześnie wiąże się z minimalnymi wymaganiami w zakresie zajmowanej przestrzeni. Jest to szczególnie ważne w przypadku pacjentów wymagających opieki wielu specjalistów i pozostałych członków personelu medycznego, którzy przez wzgląd na ostry przebieg choroby u pacjenta i ryzyko dalszej dekompensacji w szybkim tempie wykonują czynności i interwencje w tym samym czasie.
*Wyniki przedstawionych tu studiów przypadków nie pozwalają przewidzieć wyników w innych przypadkach. W innych przypadkach wyniki mogą być inne.
Literatura: 1. Deutschaman, C.S., Neligan, P.J., 2016, Evidence-Based Practice of Critical Care, 2nd Edition, Elsevier, Inc., Philadelphia, PA, 88–91. 2. Manasia, A. R. et al. Feasibility and potential clinical utility of goal-directed transthoracic echocardiography performed by noncardiologist intensivists using a small hand-carried device (SonoHeart) in critically ill patients. J. Cardiothorac. Vasc. Anesth. 19, 155–159 (2005). 3. Labovitz, A. J. et al. Focused cardiac ultrasound in the emergent setting: a consensus statement of the American Society of Echocardiography and American College of Emergency Physicians. J. Am. Soc. Echocardiogr. O . Publ. Am. Soc. Echocardiogr. 23, 1225–1230 (2010). 4. Mantuani, D., Frazee, B. W., Fahimi, J. & Nagdev, A. Point-of-Care Multi-Organ Ultrasound Improves Diagnostic Accuracy in Adults Presenting to the Emergency Department with Acute Dyspnea. West. J. Emerg. Med. 17, 46–53 (2016).
