Philips Lumify
Przypadek kliniczny
Przypadek: Pacjentka z wegetacją na zastawce aortalnej
22‑letnia kobieta z nawracającą ciężką astmą w wywiadzie zgłosiła się na oddział pomocy doraźnej z powodu gorączki, duszności i stanu splątania. Ultrasonografia wykonana w punkcie opieki medycznej (POCUS) wykazała oznaki obustronnego obrzęku płuc, ruchomą wegetację na zastawce aortalnej i umiarkowaną niedomykalność zastawki mitralnej. W trakcie dalszej hospitalizacji wykonano powtórne badanie POCUS, które wykazało zaburzenia ruchliwości przedniej części przegrody i ścian koniuszka serca, prawdopodobnie w wyniku zatoru gałęzi przedniej zstępującej spowodowanego przez wegetację. Po wprowadzeniu cewnika Swana‑Ganza pojawiła się skrzeplina lub wegetacja w żyle głównej dolnej (IVC).

dr David Tirney Szpital Abbott Northwestern, Minneapolis. Dyrektor Programu Rezydencji Medycyny Wewnętrznej. Dyrektor programu przyłóżkowych badań USG Medycyny Wewnętrznej.
22‑letnia kobieta z astmą w wywiadzie zgłosiła się na oddział pomocy doraźnej z powodu gorączki, nasilonej duszności oraz znacznego stanu splątania/senności. Pacjentka nie była w stanie podać żadnych informacji z wywiadu medycznego. Na oddziale pomocy doraźnej określono wstępnie problem jako nawrotowe ciężkie zaostrzenie astmy z towarzyszącym zakażeniem bakteryjnym lub grypowym i ciężką sepsą.
Zapis EKG nie wykazał żadnych nieprawidłowości poza tachykardią zatokową. W badaniu rentgenowskim klatki piersiowej stwierdzono subtelny, plamisty obustronny naciek śródmiąższowy.
Pacjentkę przyjęto na oddział intensywnej opieki medycznej (OIOM), gdzie po krótkim czasie wystąpił ból w klatce piersiowej z szybko narastającą hipoksją i niewydolnością oddechową; pacjentka została pilnie zaintubowana.
Badanie POCUS płuc po intubacji wykazało cechy obustronnego obrzęku płucnego i wysięku opłucnowego, bez odmy opłucnowej
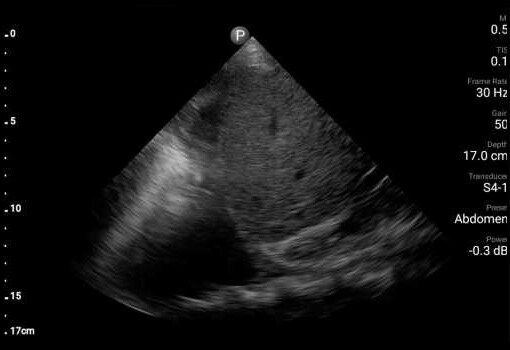
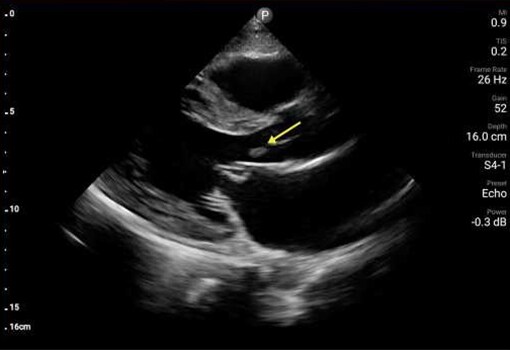
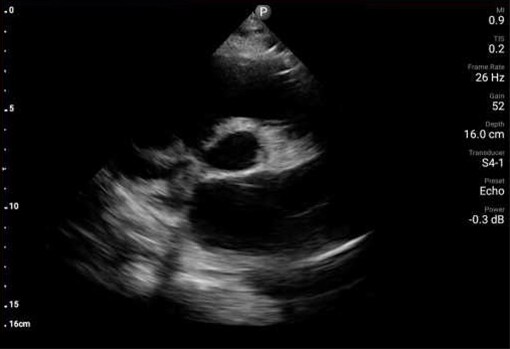
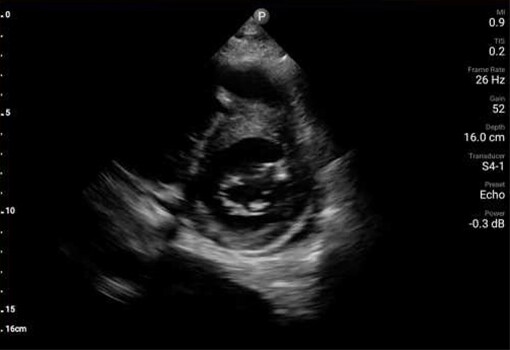
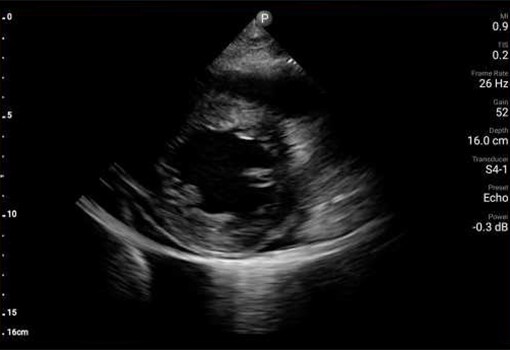
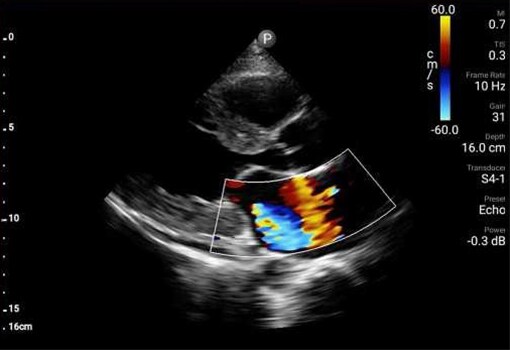
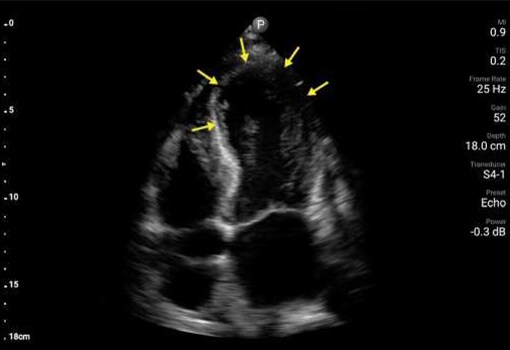
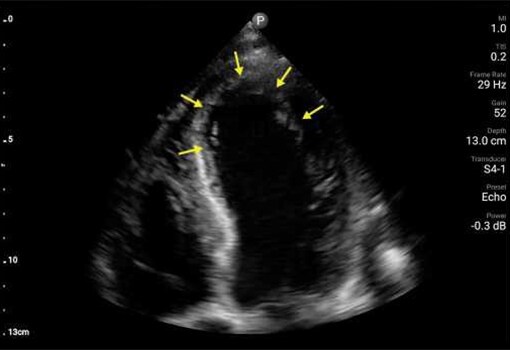
Badanie POCUS serca wykazało ruchomą wegetację na zastawce aortalnej (AV) oraz istotną niedomykalność zastawki mitralnej.
Pacjentka z wegetacją na zastawce aortalnej
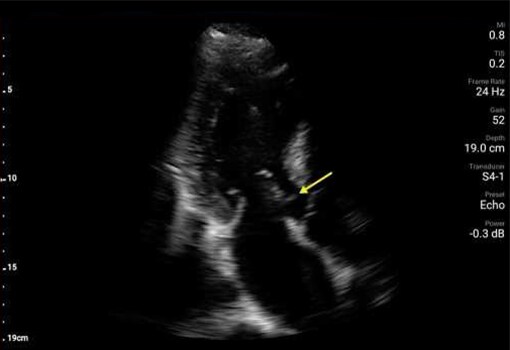
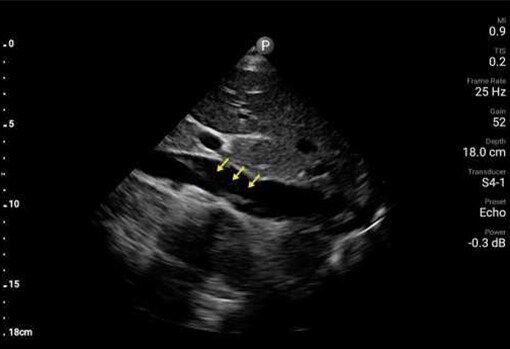
Ponadto badanie POCUS wykazało zaburzenia ruchliwości przedniej części przegrody oraz ścian koniuszka. Wykonane w trybie pilnym badanie EKG wykazało uniesienie odcinka ST w odprowadzeniach z przedniej części przegrody. Wegetacja na zastawce aortalnej oraz zaburzenia ruchliwości ścian zostały potwierdzone w formalnym badaniu echokardiograficznym wykonanym pilnie na OIOM‑ie, z uruchomieniem pracowni cewnikowania serca o godz. 2 w nocy. Uznano, że zawał mięśnia sercowego z uniesieniem odcinka ST jest prawdopodobnie związany z zatorem gałęzi przedniej zstępującej tętnicy wieńcowej lewej, spowodowanym przez wegetację. U pacjentki wykonano trombektomię gałęzi przedniej zstępującej w trybie pilnym w pracowni cewnikowania serca, z użyciem pompy balonowej i cewnika Swana‑Ganza. Po usunięciu tych urządzeń badanie POCUS przy okazji uwidoczniło cechy ruchomej skrzepliny lub dodatkowej wegetacji w żyle głównej dolnej (IVC). Wielokrotne posiewy krwi pacjentki wykazały obecność Staphylococcus aureus w drugim dniu hospitalizacji.
Znaczenie kliniczne
Łatwa dostępność badania POCUS na oddziale intensywnej opieki medycznej pozwala szybko zawęzić rozpoznanie różnicowe. Bardzo częstym przykładem tych korzyści jest znaczenie wykonania badania ultrasonograficznego serca i płuc u pacjentów z niewyjaśnioną dusznością1,2. Ponadto, jak wykazano w tym przypadku, badanie POCUS może rozszerzyć rozpoznanie różnicowe na zaburzenia, których początkowo nie brano pod uwagę, takie jak obrzęk płuc, niedomykalność zastawki mitralnej i zapalenie wsierdzia – jak u przedstawionej młodej kobiety, u której podejrzewano astmę. Badanie POCUS ułatwia segregację medyczną pacjentów oraz skraca czas do zastosowania odpowiedniego leczenia (np. czas do rozpoczęcia podawania antybiotyków, uruchomienia pracowni cewnikowania, wykonania formalnej echokardiografii itp.). Podobnie badanie POCUS serca i płuc pozwala szybko sklasyfikować pacjenta z niewyjaśnioną hipotonią. U opisanej pacjentki wentylowanej mechanicznie z zapaleniem wsierdzia należy brać pod uwagę wiele różnych potencjalnych etiologii ostrej hipotonii. Ostre zaburzenia regionalnej czynności skurczowej w obrębie lewej komory nie tylko zawężają rozpoznanie różnicowe, lecz także pozwalają wziąć pod uwagę mniej prawdopodobne rozpoznanie, które nie jest zwykle rozważane w pierwszej kolejności przez lekarza (ostry zatorowy zawał mięśnia sercowego).
Wniosek
Spektrum zastosowań badania POCUS serca rozciąga się od podstawowej identyfikacji płynu w osierdziu oraz ogólnej oceny czynności skurczowej lewej komory3, 4 po bardziej zaawansowaną ocenę dopplerowską zastawek oraz regionalnych zaburzeń ruchliwości ścian serca. Dzięki rygorystycznemu szkoleniu oraz zintegrowanemu środowisku POCUS i formalnej echokardiografii zarówno podstawowe, jak i zaawansowane zastosowania badania POCUS mogą znacznie przyspieszyć odpowiednie postępowanie, jak też poprawić jakość i skuteczność zapewnianej pacjentom opieki medycznej. Piśmiennictwo 2. Volpicelli G, Elbarbary M, Blaivas M i wsp. International evidence‑based recommendations for point‑of‑care lung ultrasound. Intensive Care Med 2012; 38, 577–591. 3. Johnson BK, Tierney DM, Rosborough TK, Harris KM, Newell MC. Internal medicine point‑of‑care ultrasound assessment of left ventricular function correlates with formal echocardiography. J Clin Ultrasound 2016; 44, 92–99. 4. Spencer KT, Kimura BJ, Korcarz CE, Pellikka PA, Rahko PS, Siegel RJ. Focused cardiac ultrasound: recommendations from the American Society of Echocardiography. J Am Soc Echocardiogr 2013; 26, 567–581.
1. Lichtenstein DA, Meziere GA. Relevance of lung ultrasound in the diagnosis of acute respiratory failure: the BLUE protocol. CHEST 2008; 134, 117–125.