Zapisz się do newslettera, aby otrzymywać więcej treści edukacyjnych
Przypadek: Zastój w krążeniu płucnym
72-letni mężczyzna z licznymi schorzeniami przewlekłymi, w tym przewlekłą obturacyjną chorobą płuc (POChP), stabilną chorobą wieńcowa (stan po dwóch zawałach serca nSTEMI, leczonych pierwotną angioplastyką z implantacją stentów do prawej tętnicy wieńcowej oraz gałęzi okalającej), pozawałową niewydolnością serca (EF ok. 40%), napadowym migotaniem przedsionków (leczony przeciwkrzepliwie riwaroksabanem), nadciśnieniem tętniczym, cukrzycą typu 2 (insulinoterapia), przewlekłą chorobą nerek w stadium 3b, w trakcie dyżuru w godzinach nocnych zgłosił nagłą duszność. Pacjent hospitalizowany z powodu infekcyjnego zaostrzenia POChP, w trakcie leczenie empirycznego, dotychczas zgłaszający stopniową poprawę (redukcja duszności, redukcja wykładników stanu zapalnego). Lekarz dyżurny wezwany na salę pacjenta stwierdził: tachypnoe i istotną duszność spoczynkową (pacjent przyjmował pozycję siedzącą), hipotensję (RR 100/60 mmHg u pacjenta dotychczas na 4 lekach hipotensyjnych i prawidłowymi wartościami RR wpisanymi w kartę gorączkową. Rytm serca całkowicie niemiarowy, około 140/min, w przyłóżkowo wykonanym EKG – migotanie przedsionków bez cech świeżego niedokrwienia (w zapisach archiwalnych, w tym również w zapisach z obecnej hospitalizacji – migotanie przedsionków o częstości 90-100/min oraz okresowo rytm zatokowy 60-80/min). Osłuchowo nad polami płucnymi stwierdzono świsty i rzężenia. Saturacji krwi – 85%.
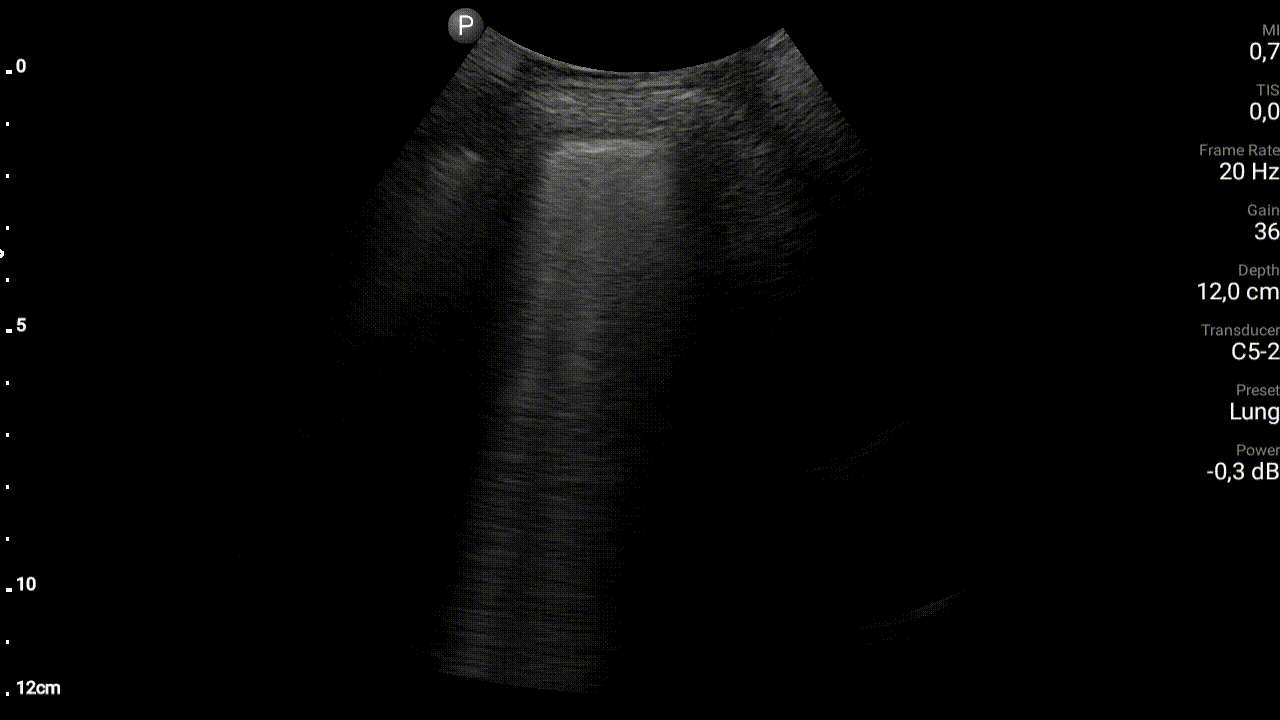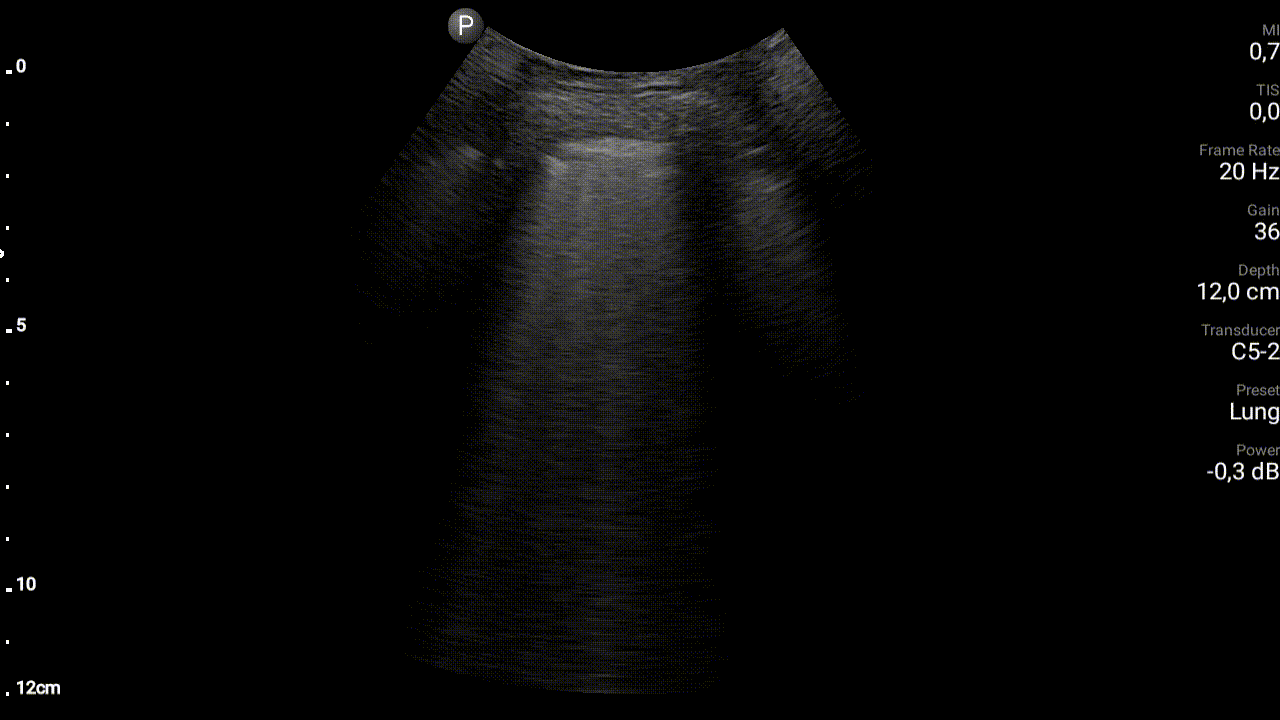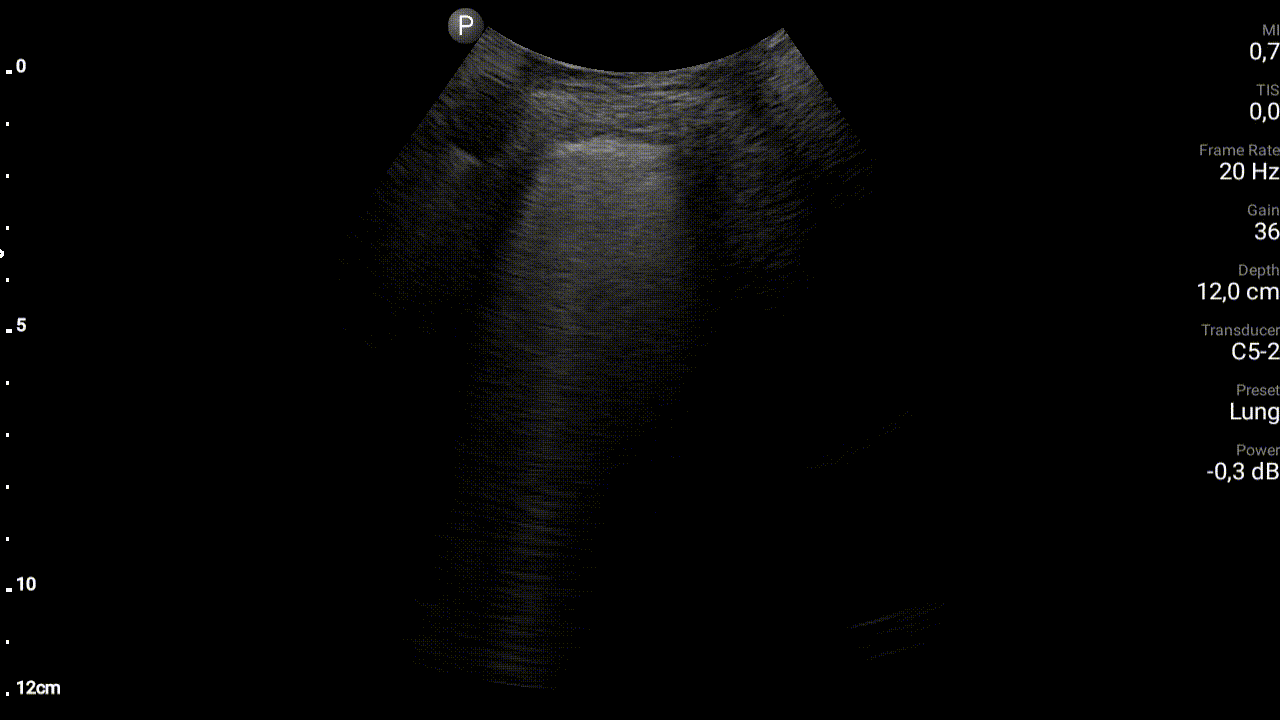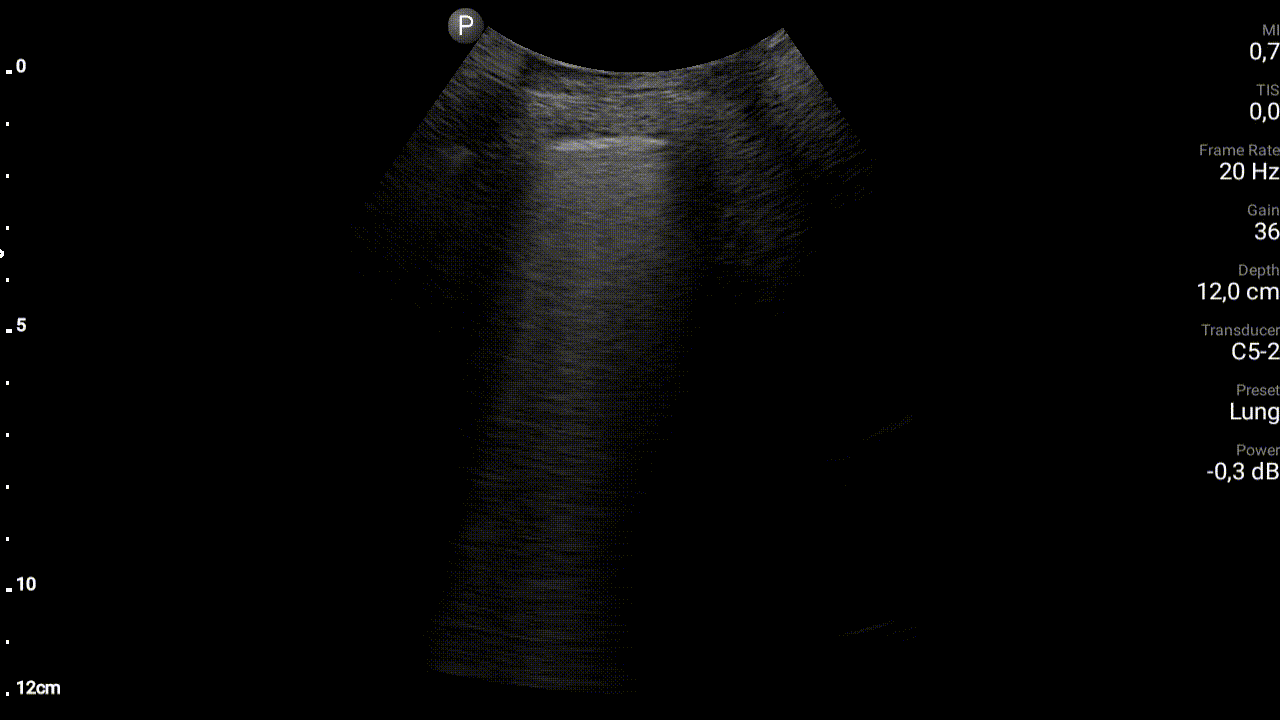
Przyczynę duszności, zwłaszcza w przypadku pacjentów z licznymi schorzeniami współistniejącymi, często jest trudno ustalić szybko. W opisanym przypadku przyczyną duszności mogło być zarówno zaostrzenie POChP jak i dekompensacja przewlekłej niewydolności serca. Ani stan pacjenta, ani wyniki osłuchiwania klatki piersiowej, nie pozwalały na pewne rozróżnienie pomiędzy pierwotnie płucnymi a pierwotnie sercowymi przyczynami napadu duszności. Świsty nad polami płucnymi nierzadko słyszalne są u pacjentów z ostrą lewokomorową niewydolnością serca. Z drugiej strony w przebiegu zaostrzenia POChP patomechanizm obturacji jest złożony, wynika nie tylko ze skurczu mięśniówki oskrzeli, ale także z nadprodukcji śluzu w drogach oddechowych i upośledzonej jego ewakuacji oraz obrzęku błony śluzowej oskrzeli. Osłuchując więc pacjenta z zaostrzeniem POChP często stwierdzimy niemal pełną gamę szmerów patologicznych. Dodatkowych informacji koniecznych do różnicowania przyczyn ostrej duszności może dostarczyć badanie radiologiczne klatki piersiowej – nie zawsze jednak stan pacjenta pozwala na transport do pracowni radiologicznej, użyteczność badania przyłóżkowego jest natomiast ograniczona (ze względy na często niska jakość techniczną badania, jak również na długi czas oczekiwania na badanie). Rozwiązaniem może być jednak wykonanie przyłóżkowego ultrasonograficznego badania płuc (LUS) w protokole BLUE. Protokół ten przewiduje wykonanie trzech przyłożeń sondy do każdej z połów klatki piersiowej u pacjenta leżącego na wznak. Na podstawie badania w ciągu kilku minut można stwierdzić czy prawdopodobną przyczyną ostrej duszności jest zapalenie płuc, odma opłucnowa, płyn w jamie opłucnej, zastój w krążeniu płucnym czy też może obturacji dróg oddechowych lub zatorowość płucna. W opisywanym przypadku lekarza dyżurny dysponował przenośnym aparatem USG (Lumify, sonda convex) oraz umiejętnością wykonania i interpretacji LUS w protokole BLUE. We wszystkich obszarach badania zaobserwował: prawidłowy objaw ślizgania się opłucnowej oraz zacznie zwiększoną liczbę artefaktów linii B. Artefakty linii B, opisywane również jako artefaktu ogona komety, mają postać pionowych linii rozpoczynających się od linii opłucnej i biegnących przez całą długość ekranu. Linie te przemieszczają się, „mienią” wraz z czynnością oddechową pacjenta. Znaczna ich liczba wskazują na zastój w krążeniu płucnym.
W opisywanym przypadku ostra duszność okazała się być efektem masywnego zastoju w krążeniu płucnym, a przyczyną zaostrzenia przewlekłej niewydolności serca – napad szybkiego migotania przedsionków. Pacjent nie wymagał więc betamimetyków, cholinolityków i glikokortykosteroidów – jakoby to miało miejsca w przypadku przyczyny pierwotnie płucnej, ale diuretyków i zwolnienie czynności serca w obrębie migotania przedsionków. Przyłóżkowe badanie USG płuc pozwoliło więc na szybki wybór pomiędzy dwoma, wzajemnie sprzecznymi postępowaniami.