Czas czytania: 8 min
Blog ›› Higiena jamy ustnej ›› Dla profesjonalistów ›› Leczenie ›› Periimplantitis: przyczyny, objawy, rokowania
Periimplantitis: przyczyny, objawy, rokowania
Periimplantitis: przyczyny, objawy, rokowania
Jednym z najczęstszych powikłań występujących u pacjentów implantologicznych jest periimplantitis, czyli zapalenie tkanek miękkich i twardych otaczających implant, mogące powodować w dłuższej perspektywie niepowodzenie leczenia implantologicznego. Z tego względu kompleksowa opieka nad pacjentem implantologicznym powinna obejmować również wczesne wykrywanie czynników ryzyka i przyczyn rozwoju periimplantitis u pacjentów, diagnozowanie objawów oraz wdrażanie dopasowanych do indywidualnych potrzeb działań terapeutycznych.
Periimplantitis a leczenie implantologiczne
Leczenie implantologiczne jest jedną z najnowocześniejszych metod uzupełniania braków w naturalnym uzębieniu pacjentów, dającą długofalowo bardzo dobre efekty funkcjonalne i estetyczne. Przy właściwej kwalifikacji pacjenta do leczenia implantologicznego, a także jego chęci współpracy i motywacji w zakresie m.in. prawidłowej higieny jamy ustnej, szansa na skuteczność terapii jest wysoka – co oznacza, że nie jest ona obarczona ryzykiem powikłań, takich jak Periimplantitis.
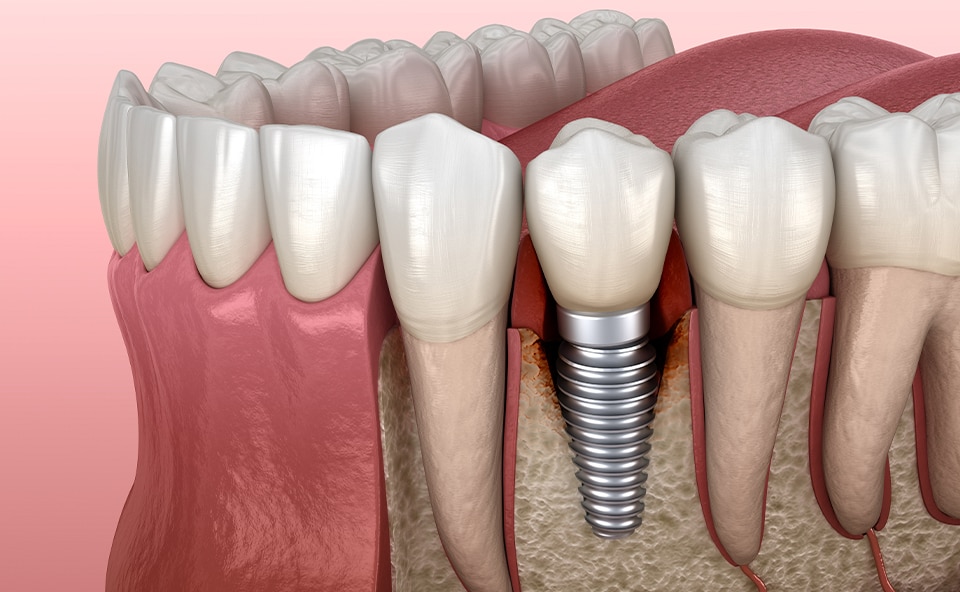
Periimplantitis – co to jest?
Jednym z najbardziej rozpowszechnionych, a zarazem najbardziej niebezpiecznych z punktu widzenia efektów leczenia powikłań u pacjentów implantologicznych jest periimplantitis, czyli stan zapalny tkanek miękkich i twardych otaczających implant, prowadzący do utraty tkanek miękkich, zaników kostnych, a czasem także do utraty samego implantu. W zależności od tego, jakie tkanki objęte są stanem zapalnym, w niektórych źródłach schorzenie dzieli się na: • perimucositis – czyli zapalenie tkanek miękkich wokół implantu bez zaniku tkanek twardych, • periimplantitis – czyli zapalenie tkanek twardych i miękkich z ubytkiem tkanek twardych. Inna klasyfikacja obejmuje podział periimplantitis ze względu na głębokość kieszonek zapalnych – w tym wypadku wyróżnia więc postać wczesną, umiarkowaną oraz zaawansowaną schorzenia.
Periimplantitis – czynniki ryzyka oraz przyczyny
W literaturze wyróżnia się wiele czynników ryzyka oraz przyczyn rozwoju periimplantitis – z poczynionych obserwacji wynika, że choroba ma złożoną etiologię, a u wielu pacjentów rozpoznaje się kilka różnych czynników mających wpływ na jej występowanie. I tak do najczęściej opisywanych czynników ryzyka periimplantitis zalicza się: • predyspozycje genetyczne, • palenie papierosów, • nadużywanie alkoholu, • niedostateczna higiena jamy ustnej, • brak współpracy ze strony pacjenta, w tym niezgłaszanie się na badania kontrolne, • przebyte wcześniej lub aktywne zapalenie przyzębia, • niektóre nieleczone lub źle kontrolowane choroby układowe (np. choroby układu krążenia, cukrzyca), • osteoporoza, • przyjmowanie niektórych leków, zwłaszcza bifosfonianów, • wcześniejsze niepowodzenie leczenia implantologicznego, • cienki biotyp dziąsła, • niedostateczna jakość kości w miejscu planowanego wszczepu, • zakażenia bakteryjne, m.in. szczepami z grupy Staphyloccocus aureus, Prevotella intermedia oraz Porphyromonas gingivalis, • czynniki jatrogenne (np. implantacja zbyt przedsionkowa lub za głęboka w kości, nieprawidłowy dobór implantu, przegrzanie kości podczas implantacji prowadzące do martwicy).
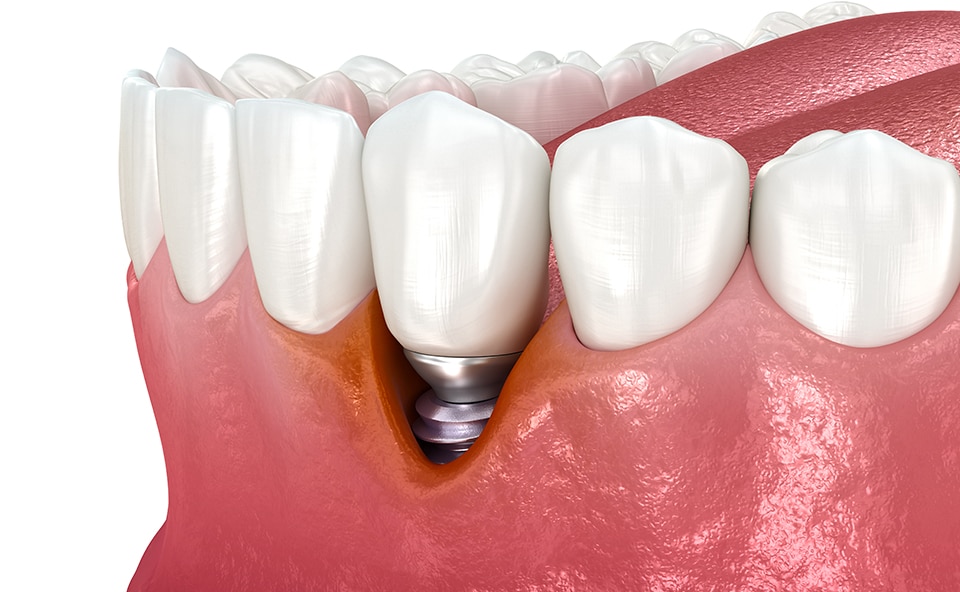
Periimplantitis – objawy
Objawy periimplantitis zależą m.in. od postaci i stopnia zaawansowania choroby. I tak w przypadku stanu zapalnego wyłącznie tkanek miękkich, któremu nie towarzyszy zanik kości, u pacjentów obserwuje się zaczerwienienie i obrzęk dziąsła otaczającego implant, krwawienie podczas sondowania, czasami także przerost tkanek i wysięk ropny w kieszonce dziąsłowej. Co ważne, zapaleniu tkanek miękkich nie zawsze towarzyszy ból. W przypadku zapaleń tkanek miękkich i twardych u pacjentów dodatkowo występuje m.in. resorpcja kości, spowolnienie (lub zatrzymanie) procesu zrastania się implantu z kością, powiększenie głębokości kieszonek zapalnych i obfitsze wysięki ropne. U niektórych pacjentów rozwijają się również recesje dziąsłowe, dziąsło staje się cienkie, przybiera sinoniebieski kolor, a czasami przeziera przez nie metal implantu. W najbardziej zaawansowanych stadiach implant rusza się, a pacjent odczuwa ból np. przy nagryzaniu. Co ważne, u części pacjentów z periimplantitis obraz tkanek miękkich jest prawidłowy, a choroba rozwija się wyłącznie w obrębie tkanki kostnej, co uwidacznia kontrolne RTG wykonywane około pół roku po implantacji. W diagnostyce periimplantitis bardzo ważne są także badania fizykalne, których celem jest ocena ruchomości wszczepu, głębokości kieszonek zapalnych oraz krwawienia. Zastosowanie mają tu wskaźniki krwawienia przy zgłębnikowaniu (BOP – bleeding on probing) oraz głębokości kieszonek przy zgłębnikowaniu (PPD – periodontal probing deeps). Wskaźniki bada się sondą perio (najlepiej o plastikowym zakończeniu, które użycie jest mniej traumatyczne dla pacjenta i zmniejsza ryzyko zerwania przyczepu tkankowego wokół implantu), w kilku miejscach: mezjalnie, dystalnie oraz pośrodkowo – po stronie przedsionkowej i językowej/podniebiennej. Obowiązuje jedna, główna zasada – zdrowa kieszonka dziąsłowa wokół implantu nie krwawi podczas sondowania i ma 3 mm głębokości.
Periimplantitis – leczenie
Leczenie periimplantitis w dużej mierze opiera się na metodach stosowanych w terapii zapalenia przyzębia – głównie ze względu na to, w jaki sposób dochodzi do kolonizacji bakteryjnej zębów i implantów oraz fakt, że to właśnie biofilm bakteryjny odgrywa kluczową rolę w rozwoju stanów zapalnych tkanek otaczających implanty. W leczeniu periimplantitis zastosowanie znajdują więc metody niechirurgiczne i chirurgiczne.
• Kiretaż
Podstawowym zabiegiem profesjonalnej higienizacji, którego celem jest usunięcie kamienia i osadu nazębnego, a także biofilmu bakteryjnego, jest kiretaż. Warto przy tym pamiętać, że stosowanie tradycyjnego kiretu może zarysować powierzchnię implantu, więc zaleca się stosowanie kiret z końcówkami np. z plastiku albo włókna węglowego. Powszechnie wykonywany u pacjentów z periimplantitis jest także kiretaż ultradźwiękowy, choć według niektórych źródeł wskazane jest różnicowanie metod kiretażu w zależności od powierzchni implantów.
• Farmakoterapia
W leczeniu periimplantitis stosuje się różne metody farmakoterapii, w tym płukanie jamy ustnej środkami antyseptycznymi oraz stosowanie antybiotyków (miejscowo i ogólnie). Przeprowadzone badania wykazały m.in. ogólne osłabienie reakcji zapalnej, zmniejszenie głębokości kieszonek dziąsłowych oraz poprawę stabilności implantu po stosowaniu przez pacjentów płynów do płukania jamy ustnej z chlorheksydyną. W obserwacjach dowiedziono też skuteczność ogólnoustrojowego lub miejscowego podawania antybiotyków (np. tetracykliny, doksycykliny i amoksycyliny) w redukcji głębokości kieszonek dziąsłowych, przy czym antybiotykoterapia stanowi dodatkową opcję leczenia i nie powinna być stosowana samodzielnie.
• Laseroterapia
Coraz częściej w leczeniu stanów zapalnych tkanek otaczających implanty stosowanie są lasery – CO2, diodowe, Er:YAG i Cr: YSGG. W różnych badaniach wykazano, że lasery wywierają działanie bakteriobójcze (także w odniesieniu do bakterii beztlenowych), zmniejszają głębokość kieszonek zapalnych, redukują krwawienie oraz recesje dziąsłowe. Jest to opcja, która powinna być brana pod uwagę jako metoda wspomagająca leczenie periimplantitis.
• Leczenie chirurgiczne
Leczenie chirurgiczne periimplantitis obejmuje różnego rodzaju procedury resekcyjne i/lub regeneracyjne, jednak w zdecydowanej większości przypadków w pierwszej kolejności zaleca się oczyszczanie mechaniczne, miejscową dezynfekcję i wdrożenie zasad odpowiedniej higieny jamy ustnej. Dopiero jeśli głębokość kieszonek przy zgłębnikowaniu przekracza 5 mm lub systematycznie się zwiększa, a także jeśli objawy miejscowe nie ustępują (lub pogłębiają się), wskazana może być interwencja chirurgiczna. W zależności od indywidualnego przypadku, obejmuje ona np. likwidację ubytku kości wokół implantu (osteotomia i osteoplastyka), wygładzenie i polerowanie powierzchni poddziąsłowej implantu (implantoplastyka), dekontaminację powierzchni implantu substancjami beztlenowymi, a także rozmaite metody mające na celu regenerację kości.
Periimplantitis profilaktyka
Periimplantitis to jedno z najczęściej występujących powikłań leczenia implantologicznego, które ma duży wpływ na długoterminowe efekty terapii. Choć periimplantitis można leczyć, to jednak ważniejsza jest profilaktyka – obejmująca m.in. odpowiednie zaplanowanie leczenia, wczesne wykrycie u pacjentów czynników ryzyka, właściwą metodę wszczepienia implantu oraz regularne badania kontrolne z profesjonalną higienizacją, a także edukację pacjenta w zakresie prawidłowej domowej higieny.
Piśmiennictwo: 1. Leśna M., Kwiatek J., Jaroń A., Trybek G., Terapia periimplantitis w praktyce klinicznej lekarza dentysty i higienistki stomatologicznej, Stomatologia po Dyplomie, 2021, 6. 2. Siemiątkowski M., Periimplantitis – przegląd piśmiennictwa. Część pierwsza – mikrobiologia, Nowa Stomatologia, 2006, 4, s. 192-196. 3. Siemiątkowski M., Periimplantitis – przegląd piśmiennictwa. Część druga – podatność pacjenta, markery, objawy, klasyfikacja, Nowa Stomatologia, 2007, 1, s. 43-46. 4. Kiernicka M., Malicka M., Periimplantitis – najnowsze trendy w diagnostyce i leczeniu, Implantologia Stomatologiczna, 2017, 2, s. 46-51.


Te artykuły mogą Cię zainteresować:
Szczoteczka magnetyczna czy soniczna?
Szczoteczka magnetyczna to nowość. Dowiedz się, na czym polega ta technologia i czym różni się od sonicznej? Czym się kierować, wybierając szczoteczkę?
Dowiedz się więcej
Porównanie szczoteczek sonicznych Philips. Jaką szczoteczkę wybrać?
Szczoteczka soniczna o wiele lepiej czyści zęby od tradycyjnej szczoteczki. Jaka szczoteczka soniczna będzie najlepsza?
Dowiedz się więcej
Szczoteczka soniczna z aplikacją na telefon – jak to działa i w czym pomaga?
Szczoteczki soniczne Philips Sonicare komunikują się ze smartfonami za pomocą łączności Bluetooth. Bezpłatna aplikacja Philips Sonicare pomoże Ci zadbać o higienę jamy ustnej.
Dowiedz się więcej