Informacje dla lekarzy medycyny pracy
Bezdech senny
Przerwy te, zwane epizodami bezdechu, występują wskutek opadania mięśniówki gardzieli utrudniającego dopływ tlenu do płuc.Bezdech senny to częste zaburzenie snu, w którym podczas całego cyklu wypoczynku nocnego występują powtarzające się przerwy w oddychaniu.
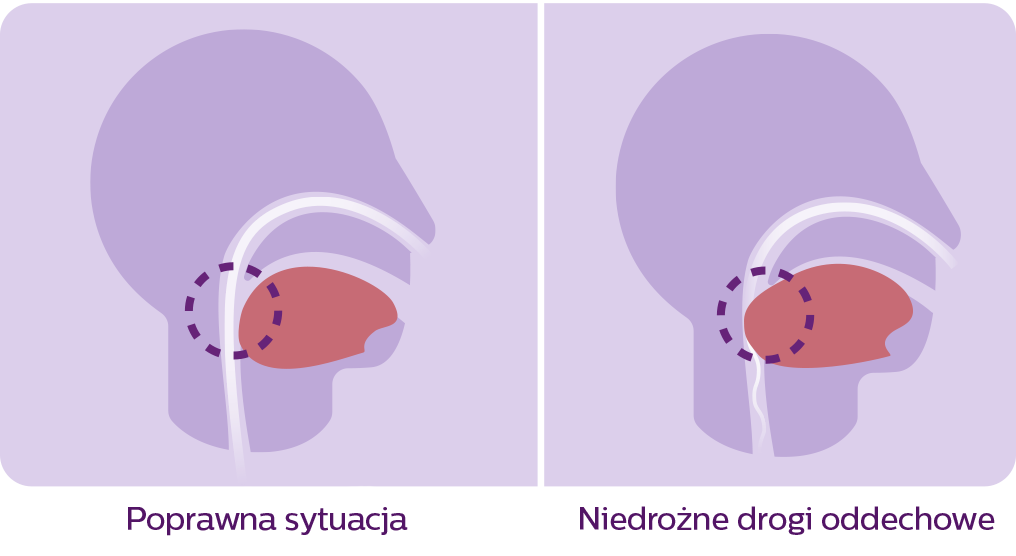
Do opadania mięśniówki gardzieli i występowania utrudnień w oddychaniu może przyczyniać się osłabienie mięśni gardzieli, przerost języka, otyłość i inne czynniki. Bezdech senny zakłóca naturalny cykl snu i może znacznie wpływać na poziom energii, sprawność umysłową i ogólne zdrowie na przestrzeni lat. W niektórych przypadkach nieleczony bezdech senny może spowodować nawet śmierć.
Bezdech senny a prowadzenie pojazdów

Jedną z konsekwencji bezdechu obturacyjnego jest obniżenie jakości snu. Pomimo zachowania higieny snu i przesypiania nawet kilkunastu godzin, ilość niezbędnego do pełnej regeneracji i wypoczynku snu głębokiego jest niewystarczająca. Spowodowane jest to ciągłym pobudzeniem naszego mózgu wywołanym przez częste przerwy w oddychaniu (bezdechy i spłycenia).
Senność w czasie prowadzenia samochodu jest niezwykle niebezpieczna. Badania dowodzą, że brak snu może działać na Twój organizm podobnie jak spożyty alkohol. Osłabienie funkcji poznawczych wywołane 24-godzinnym brakiem snu jest porównywalne z tym, które występuje przy poziomie alkoholu we krwi równym 1 promilowi.1,2 Osoba z bezdechem może w czasie kierowania pojazdem zapadać w tzw. mikrodrzemki, nie będąc nawet świadomą snu. Czy zdarzyło Ci się nie pamiętać odcinka drogi lub nagle zjechać na przeciwległy pas? Obturacyjny bezdech senny zwiększa ryzyko wypadków od 2 do 7-krotnie, przy czym przeważająca ich liczba to poważne kolizje i zderzenia czołowe, kończące się uszkodzeniem ciała lub zgonem. 3,4,5,6 Badania wskazują, że rozpoczęcie leczenia bezdechu za pomocą terapii CPAP już po pierwszych dwóch dniach przyczynia się do poprawy koncentracji i samopoczucia, redukując ryzyko zaśnięcia za kierownicą i tym samym ograniczając zagrożenie spowodowania wypadku. 6,7
Chcesz wiedzieć więcej o bezdechu sennym?
Odwiedź nasz portal wiedzy o bezdechu sennym i dowiedz się więcej.

1. Orzeł-Gryglewska, J. Consequences of sleep deprivation. Int J Occup Med Environ Health, 2010, 23(1):95-114 3. Teran-Santos J, Jimenez-Gomez A, CorderoGuevara J: The association between sleep apnea and the risk of traffic accidents. N Engl J Med 1999; 340: 847–851. 4. Krieger J, Meslier N, Lebrun T, Levy P, Phillip-Joet F, Sailly JC, Racineux JL: Accidents in obstructive sleep apnea patients treated with nasal continuous positive airway pressure. Chest 1997;112:1561–1566. 5. Young T, Blustein J, Finn L, Palta M: Sleepdisordered breathing and motor vehicle accidents in a population-based sample of employed adults. Sleep 1997;20:608–613. 6. Findley LJ, Unverzagt ME, Suratt PM: Automobile accidents involving patients with obstructive sleep apnea. Am Rev Respir Dis 1988; 138:337–340. 7. Casel W, Ploch T, Becker D, Dugnus D, Peter JH, von Wichert P: Risk of traffic accidents in patients with sleep-disordered breathing: reduction with nasal CPAP. Eur Respir J 1996;9:2606–2611.
2. Williamson, A. M. and Feyer, A. M. Moderate sleep deprivation produces impairments in cognitive and motor performance equivalent to legally prescribed levels of alcohol intoxication. Occup. Environ. Med., 2000, 57: 649–655.
